
Viêm phổi do Pneumocystis jirovecii (PCP) là nguyên nhân gây tử vong hàng đầu ở người nhiễm HIV
Viêm phổi là một trong những bệnh nhiễm trùng cơ hội nghiêm trọng nhất đối với những người nhiễm HIV. Bệnh lý này gây ra bởi nhiều loại mầm bệnh như:Coccidioidomycosis, Cryptococcus, Histoplasma, Pneumocystis jirovecii, một số vi khuẩn như Pneumococcus và một số virus như Cytomegalovirus hoặc Herpes simple.
Tần suất viêm phổi do Pneumocystis jirovecii trên người nhiễm HIV ở giai đoạn AIDS là rất cao. Việc chẩn đoán và điều trị kịp thời bệnh này giúp bệnh nhân hồi phục nhanh và giảm chi phí khi nhập viện.
1. Những yếu tố làm tăng nguy cơ mắc viêm phổi do nhiễm nấm Pneumocystis jirovecii.
– Bệnh nhân nhiễm HIV ở giai đoạn suy giảm miễn dịch nặng, số lượng tế bào CD4 < 200 tế bào/ml
– Bệnh nhân đang trị liệu ung thư bằng hóa chất
– Đang sử dụng prednisone lâu dài hoặc các loại thuốc chống thải ghép ở các bệnh nhân ghép thận, gan, hoặc tim…
– Bệnh nhân đang điều trị thuốc ức chế miễn dịch kéo dài
Những người có hệ miễn dịch yếu sẽ có nguy cơ mắc bệnh viêm phổi PCP
2. Triệu chứng thường gặp ở bệnh PCP
Biểu hiện lâm sàng hay gặp nhất của PCP là:
– Ho, khó thở tăng dần
– sốt, ra mồ hôi ban đêm
– Ho khan là chủ yếu
– Trong những trường hợp nhẹ khám phổi thường bình thường. Có thể có thở nhanh, nhịp tim nhanh nhất là khi gắng sức
– Ở trẻ em thường xuất hiện ở trẻ nhỏ dưới 1 tuổi, diễn biến nặng và nguy cơ tử vong cao.
– Trên 90% người bệnh có X- Quang phổi bình thường, thể điển hình có thâm nhiễm kẽ lan tỏa hai bên. Chuẩn đoán chủ yếu dựa vào lâm sàng và đáp ứng với điều trị cotrimoxazole
Các xét nghiệm dùng để chẩn đoán viêm phổi do Pneumocystis jirovecii:
– X- quang phổi điển hình trong PCP có hình ảnh thâm nhiễm kẽ lan tỏa cân xứng từ hai bên rốn phải tạo thành hình cánh bướm hoặc cánh dơi. Tuy nhiên, ở giai đoạn sớm hình ảnh X- quang phổi có thể bình thường.
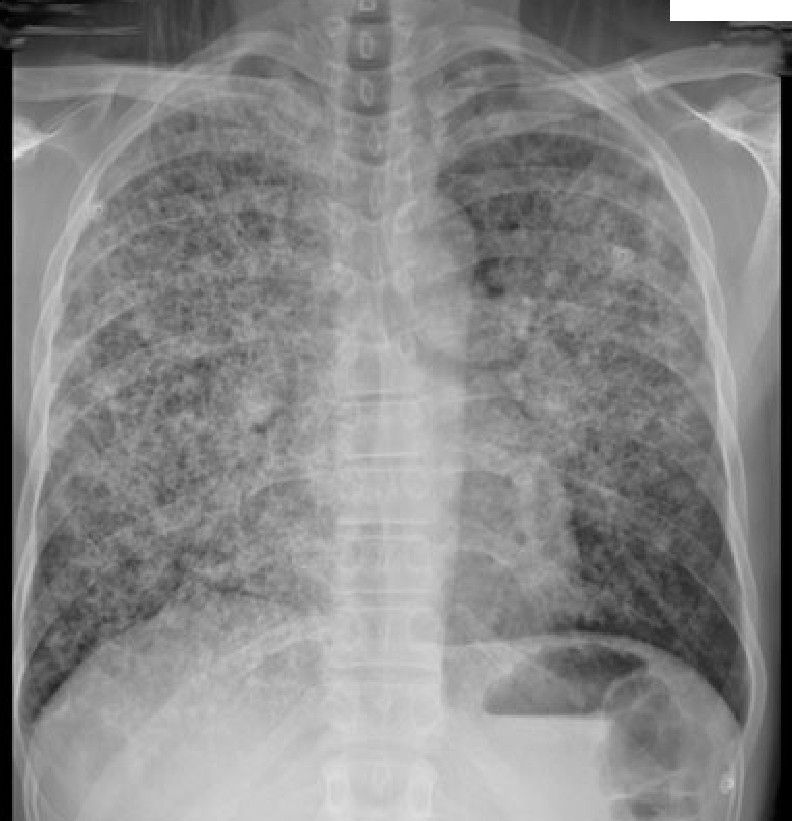
Hình ảnh viêm phổi PCP điển hình
– Trong một số trường hợp bác sĩ có thể cho làm thêm xét nghiệm đờm để tìm ra nấm Pneumocystis. Độ nhạy của phương pháp này từ 50 – 90% ( mức độ dao động phụ thuộc vào kinh nghiệm của người lấy đờm và chuyên môn phòng xét nghiệm). PCP có thể thấy qua soi đờm với nhiều phương pháp nhuộm khác nhau. Miễn dịch huỳnh quang là phương pháp phổ biến nhất đang được ứng dụng ở các nước phát triển.
– Đối với nội soi phế quản, bác sĩ sẽ quan sát và dễ dàng lấy bệnh phẩm và các mẫu sinh thiết.
3. Điều trị viêm phổi PCP
a) Phác đồ ưu tiên
Co-trimoxazole (CTX) (tên gọi khác là trimethoprim-sulfamethoxazole, TMP-SMX), dựa trên liều TMP cho cả người lớn và trẻ em là 15-20 mg/kg/ngày chia 3 lần/ngày x 21 ngày.
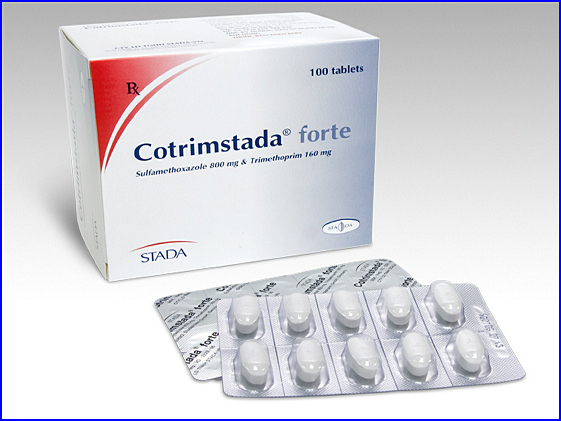
Co-trimoxazole – kháng sinh điều trị PCP hiệu quả
b) Phác đồ thay thế (khi người bệnh dị ứng với sulfamide)
Người lớn: primaquine 30 mg base uống 1 lần/ngày x 21 ngày phối hợp clindamycin 600 mg/lần (đường tĩnh mạch) x 3 lần/ngày trong 10 ngày và sau đó là 300 mg/lần (đường uống) x 4 lần/ngày x 11 ngày tiếp theo.
Trẻ em: primaquin 0,3 mg base/kg/ngày uống 1 lần/ngày phối hợp với clindamycin 10 mg/kg/lần x 3 lần/ngày trong 21 ngày.
c) Trong trường hợp suy hô hấp: khi PaO2 <70 mm Hg hoặc SpO2 < 90% khi thở khí phòng, điều trị thêm prednisolon trong vòng 72 giờ từ khi bắt đầu điều trị kháng sinh cho PCP.
Người lớn:
– Prednisolon (uống) 40 mg x 2 lần/ngày x 5 ngày, sau đó 40 mg x 1 lần/ngày x 5 ngày rồi 20 mg x 1 lần/ngày từ ngày thứ 11 đến ngày thứ 21.
– Methyprednisolon (tĩnh mạch) tính bằng 75% liều của prednisolon.
Trẻ em: prednisone 1 mg/kg/lần x 2 lần/ngày x 5 ngày, sau đó 0,5 mg/kg/lần x 2 lần/ngày x 5 ngày, tiếp theo 0,5 mg/kg x 1 lần/ngày từ ngày 11 đến ngày 21, dừng điều trị theo tình trạng bệnh.
d) Điều trị duy trì
– Co-trimoxazole (CTX) liều 960 mg uống hàng ngày ở người lớn
– 5mg/kg/ngày tính theo liều TMP ở trẻ em
BẠN CẦN BIẾT:
– Thời gian điều trị duy trì cho đến khi người bệnh điều trị ARV ít nhất 12 tháng, lâm sàng ổn định, CD4 > 350 tế bào/mm3 hoặc tải lượng HIV dưới ngưỡng ức chế.
– Không ngừng điều trị dự phòng ở trẻ dưới 5 tuổi.







Để lại một bình luận